Die FFR-Messung entlarvt Stenosen
 Die fraktionelle Flussreserve (FFR) ist ein Index, der beurteilt, wie stark ein Herzkranzgefäß verengt ist (Koronarstenose). Der Wert beruht auf einer Messung des Blutflusses an der Engstelle. Dafür wird unter Röntgenkontrolle ein spezieller Druckdraht über den Herzkatheter in das betroffene Herzkranzgefäß eingeführt. Drucksensoren am vorderen Ende des Drahtes messen dann den Druck vor und hinter der Engstelle. In einem gesunden Gefäß liegt der FFR-Wert bei 1,0. Dies bedeutet, dass der Blutfluss in dem Gefäß 100 % des möglichen Blutflusses beträgt. Aktuellen klinischen Studien zufolge sollte eine Engstelle mit einem FFR-Wert von < 0,75 – also einem Durchfluss von weniger als 75 Prozent des möglichen Blutflusses – behandelt werden, weil der Herzmuskel durch die verengten Gefäße nicht mehr ausreichend mit Sauerstoff versorgt wird. Die Zusatzuntersuchung hilft vor allem bei uneindeutigen Voruntersuchungsergebnissen, dauert nur wenige Minuten und ist für Patient:innen gewöhnlicherweise schmerzfrei. In der FAME-II-Studie konnte die Bedeutung der FFR-Messung bei der Beurteilung von Gefäßverengungen nachgewiesen werden.2
Die fraktionelle Flussreserve (FFR) ist ein Index, der beurteilt, wie stark ein Herzkranzgefäß verengt ist (Koronarstenose). Der Wert beruht auf einer Messung des Blutflusses an der Engstelle. Dafür wird unter Röntgenkontrolle ein spezieller Druckdraht über den Herzkatheter in das betroffene Herzkranzgefäß eingeführt. Drucksensoren am vorderen Ende des Drahtes messen dann den Druck vor und hinter der Engstelle. In einem gesunden Gefäß liegt der FFR-Wert bei 1,0. Dies bedeutet, dass der Blutfluss in dem Gefäß 100 % des möglichen Blutflusses beträgt. Aktuellen klinischen Studien zufolge sollte eine Engstelle mit einem FFR-Wert von < 0,75 – also einem Durchfluss von weniger als 75 Prozent des möglichen Blutflusses – behandelt werden, weil der Herzmuskel durch die verengten Gefäße nicht mehr ausreichend mit Sauerstoff versorgt wird. Die Zusatzuntersuchung hilft vor allem bei uneindeutigen Voruntersuchungsergebnissen, dauert nur wenige Minuten und ist für Patient:innen gewöhnlicherweise schmerzfrei. In der FAME-II-Studie konnte die Bedeutung der FFR-Messung bei der Beurteilung von Gefäßverengungen nachgewiesen werden.2
3.2.2 Die optische Kohärenztomografie bietet genaue Bilder
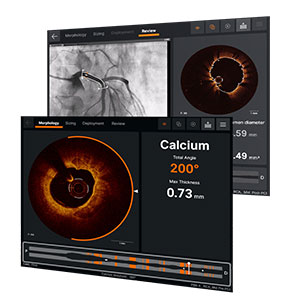 Die optische Kohärenztomografie (OCT) dient der schnellen, schmerzfreien und präzisen Beurteilung von Engstellen und Veränderungen in den Herzkranzgefäßen und wird im Rahmen einer Herzkatheteruntersuchung durchgeführt. Es handelt sich um ein Infrarotlichtverfahren, welches dank der hohen, im Mikrometerbereich liegenden Auflösung eine sehr detaillierte Darstellung vom Inneren der Herzkranzgefäße ermöglicht.
Die optische Kohärenztomografie (OCT) dient der schnellen, schmerzfreien und präzisen Beurteilung von Engstellen und Veränderungen in den Herzkranzgefäßen und wird im Rahmen einer Herzkatheteruntersuchung durchgeführt. Es handelt sich um ein Infrarotlichtverfahren, welches dank der hohen, im Mikrometerbereich liegenden Auflösung eine sehr detaillierte Darstellung vom Inneren der Herzkranzgefäße ermöglicht.
Eine winzige Kamera wird dabei über einen dünnen Draht, wie er auch zum Positionieren eines Stents benutzt wird, in das Gefäß eingebracht. Innerhalb von zwei bis drei Sekunden kann die optische Kohärenztomografie bis zu 75 Millimeter des Herzkranzgefäßes abbilden. Die Aufnahmen ermöglichen es dem/der behandelnden Mediziner:in nicht nur, die Beschaffenheit der Gefäßwand zu beurteilen, sondern anhand von Fett- oder Kalkablagerungen auch Gefäßerkrankungen im Anfangsstadium zu diagnostizieren.
Derartige Veränderungen im Frühstadium sind mit der normalen Herzkatheteruntersuchung häufig schwer erkennbar. Darüber hinaus dient das OCT-Verfahren bei Eingriffen an den Herzkranzgefäßen der Überwachung und anschließenden Erfolgskontrolle, z.B. beim Setzen eines Stents. Aufgrund der hohen Auflösung der Aufnahmen kann der/die Mediziner:in Größe, Lage, Positionierung und sogar den Grad des Einwachsens des Stents beurteilen.
Wichtig zu wissen: Wurden bei dem Menschen, der Ihnen am Herzen liegt, arteriosklerotische Gefäßveränderungen entdeckt, verschwinden diese meist nicht wieder von allein. Doch es gibt gute Behandlungsoptionen, um das Risiko für schwere Folgen einer koronaren Herzkrankheit zu reduzieren. Betroffene sollten sich bereits vor ihrem Arztbesuch genau über die geplanten Untersuchungen informieren, dabei können Sie als Familienmitglied, Freund:in oder Partner:in Unterstützung leisten. Bestärken Sie herzkranke Angehörige auch, bei Unklarheiten zur Diagnosestellung oder Therapie in der kardiologischen Praxis nachzufragen.
Risikofaktoren für einen Herzinfarkt
Nicht beeinflussbare Risikofaktoren<3,4
Beeinflussbare Risikofaktoren:4,5
Leider gilt: Je mehr Risikofaktoren ein Mensch erfüllt, desto höher ist die Gefahr, einen Herzinfarkt zu erleiden. Versuchen Sie deshalb, Betroffene dabei zu unterstützen, das Risiko durch eine gesunde Ernährung, Gewichtsreduktion, Verzicht auf Zigaretten, regelmäßige gemeinsame Bewegung und die regelmäßige Medikamenteneinnahme zu reduzieren. Die Veränderung des Lebensstils fällt gemeinsam einfach leichter.
Tipp für Angehörige von Menschen mit erhöhtem Risiko
Motivieren Sie den Menschen, der Ihnen am Herzen liegt, bei erhöhtem Risiko für eine Herz-Kreislauf-Erkrankung, einen Check-up in einer medizinischen Praxis durchzuführen. In den aktuellen medizinischen Leitlinien wird empfohlen, eine Reihe von Risikofaktoren (wie Blutdruck, Cholesterinspiegel und Rauchen) zu bestimmen, um zu beurteilen, ob bei Patient:innen ein niedriges, mittleres oder erhöhtes Risiko für einen künftigen Herzinfarkt oder andere kardiale Ereignisse vorliegt. Andere Bluttests zur Beurteilung der Herzgesundheit, wie Cholesterintests, sind längst gängige Praxis.
Welche Werte sind für die Herzgesundheit wichtig?
Cholesterinwerte
Es ist wichtig zu wissen, dass es neben dem guten Cholesterin (HDL-Wert) auch ein schlechtes Cholesterin (LDL-Wert) gibt. Ein zu hoher LDL-Wert zählt zu den größten Risikofaktoren für Herz-Kreislauf-Erkrankungen wie Arteriosklerose, Herzinfarkt und Schlaganfall. Der Grund: Ist zu viel LDL-Cholesterin (LDL-C) vorhanden, gelangt LDL-Cholesterin aus dem Blut in die Gefäßwand. Dort verursacht es Gefäßverkalkungen, die Arteriosklerose. Je mehr Ablagerungen (Plaques) sich an den Gefäßwänden bilden, desto stärker verengen die Gefäße sich. Umgekehrt hat ein niedriger Spiegel des LDL-Wertes einen gefäßschützenden Effekt.8 Studien haben die günstigen Effekte sehr niedriger LDL-Werte belegt und zu neuen Therapieempfehlungen geführt.12 Wie hoch die Cholesterinwerte sein dürfen, hängt von verschiedenen Faktoren ab, etwa dem Geschlecht, Alter oder Gewicht sowie weiteren Risikofaktoren wie etwa Diabetes mellitus oder einem niedrigen Spiegel des HDL-Cholesterins ab.
Zielwerte für Cholesterin:
Zielwert für gesunde Menschen ohne Risikofaktoren ist ein LDL-Cholesterinwert unter 115 mg/dl (<3,0 mmol/l).9
Die gute Nachricht: Die Blutfettwerte können in vielen Fällen durch einen gesunden Lebensstil positiv beeinflusst werden. Neben einer energiebilanzierten, ballaststoffreichen Ernährung ist vor allem der Austausch gesättigter Fettsäuren (z.B. aus tierischen Fetten) und Trans-Fettsäuren (gehärtete Pflanzenfette) auf dem Speiseplan gegen Produkte, die reich an einfach oder mehrfach ungesättigten Fettsäuren sind (z.B. Olivenöl, Rapsöl) empfehlenswert.9 Auch regelmäßig durchgeführtes moderates Ausdauertraining wirkt sich günstig auf die Blutfettwerte aus.10
Blutzuckerwerte10
Nicht nur Diabetes, sondern auch der sogenannte Prä-Diabetes, also häufig erhöhte Blutzuckerspiegel fördern Entzündungsreaktionen im Körper, beschleunigen die Verkalkung und Schädigung von Gefäßen (Arteriosklerose) und führen zu einer Verschlechterung der Pumpleistung des Herzens sowie zu einer verstärkten Blutgerinnung in den geschädigten Gefäßen. All diese Faktoren erhöhen das Risiko für Herzinfarkt, Schlaganfall und die periphere arterielle Verschlusskrankheit (Schaufensterkrankheit).
Zielwert für den Blutzucker:
Nüchtern gemessen unter 100 mg/dl
5 Stunden nach dem Essen: unter 140 mg/dl
BMI (Body-Mass-Index, also Körpergewicht in KG/Körpergröße2)10
Der BMI (Abkürzung für Body-Mass-Index) ist eine Möglichkeit, das Körpergewicht zu beurteilen. Ein hoher Body-Mass-Index geht in den meisten Fällen mit einem erhöhten Körperfettanteil einher und erhöht somit das Risiko für die Entstehung von Herzerkrankungen. Der Body-Mass-Index errechnet sich aus dem Quotienten aus Körpergewicht und Körpergröße zum Quadrat (kg/m2).
Zielwerte laut Weltgesundheitsorganisation (WHO):11
Therapieoption: Die koronare Herzkrankheit ist behandelbar!
In Ihrer Familie oder in Ihrem engen Freundeskreis ist jemand von einer koronaren Herzkrankheit betroffen oder hat bereits einen Herzinfarkt erlitten und Sie möchten mehr über die Behandlungsoptionen wissen? Die gute Nachricht: Es gibt viele Möglichkeiten, die Gesundheitsprognose zu verbessern. Egal ob Lebensstiländerung, Medikamenteneinnahme oder auch operativer Eingriff: Ziel aller medizinischen Maßnahmen ist es, die Beschwerden herzkranker Menschen zu lindern, zukünftige Probleme möglichst zu vermeiden und das Fortschreiten der koronaren Herzkrankheit zu verhindern. Hier finden Sie einen Überblick über die unterschiedlichen Therapieoptionen.
Behandlung mit Medikamenten
Für die Behandlung der koronaren Herzkrankheit gibt es eine Vielzahl von Medikamenten, die entweder allein oder in Kombination miteinander eingenommen werden müssen. Sie sollen unter anderem dabei helfen, die Risikofaktoren zu kontrollieren (z.B. Blutdruck, Blutfett- und Blutzuckerwerte senken) oder den Sauerstoffbedarf des Herzens zu reduzieren und die Herzarbeit zu optimieren. Deshalb sollte sich die Einnahme konkret an den Vorgaben des medizinischen Fachpersonals orientieren.
Der minimalinvasive Eingriff – Die gängigsten Verfahren
Verengte Gefäße können mit einer Koronarintervention, die meist unter örtlicher Betäubung stattfindet, wieder geöffnet werden. Dazu stehen Kardiolog:innen verschiedene Methoden zur Verfügung, die in einem Herzkatheterlabor (HKL) durchgeführt werden. Dazu gehören die Ballonangioplastie sowie das Einsetzen eines oder mehrerer medikamentenfreisetzenden Stents – auch Drug Eluting Stents (DES) genannt.
Für alle drei operativen Verfahren werden die Patient:innen im Herzkatheterlabor entsprechend vorbereitet. Während des gesamten Eingriffes wird die Herzfunktion mithilfe eines EKGs überwacht. Die Untersuchung selbst sollte nahezu schmerzfrei sein. Manche Menschen berichten über einen stumpfen Druck an der Stelle, an der der Katheter eingeführt wird.
Die Ballonangioplastie
Nach der Vorbereitung durch das Pflegepersonal, einer örtlichen Betäubung und einem kleinen Schnitt, z.B. in der Leiste oder am Handgelenk, wird dort ein kurzer Schlauch (Einführschleuse) in die Arterie eingeführt. Anschließend wird durch den Schlauch ein langer, etwa 1/3 mm dünner Draht bis in das verengte Herzkranzgefäß vorgeschoben. Der Draht dient als eine Art Schiene für den Ballonkatheter. Der Ballon wird so weit vorgeschoben, bis er in der verengten Stelle des Gefäßes liegt. Nun wird der Ballon mit röntgensichtbarer Flüssigkeit gefüllt und mehrere Sekunden mit hohem Druck aufgedehnt. Dadurch drückt er die Plaque gegen die Gefäßwand. Diesen Vorgang nennt man Ballondilatation. Manche Patient:innen spüren in diesem Moment kurzzeitig Brustschmerzen, die den Angina pectoris-Schmerzen ähneln, aber normalerweise nach wenigen Sekunden wieder verschwinden. Anschließend wird die Flüssigkeit aus dem Ballon abgelassen und die medizinische Fachkraft kontrolliert via Röntgenaufnahme, ob die Intervention ausreichend war. Je nach Krankheitsbild können mehrere Aufdehnungen an demselben oder auch mehreren Gefäßen notwendig sein.
Implantation eines oder mehrerer medikamentfreisetzenden Stents (DES)
 Oft reicht es nicht aus, das Gefäß nur mit einem Ballon auszuweiten. Es wird dann in vielen Fällen zur Unterstützung des Gefäßes ein DES-Stent – ein mit Medikamenten beschichtetes Röhrchen aus Metallgeflecht – eingesetzt. Dazu wird der DES-Stent auf einem Ballon verankert und mithilfe eines Ballonkatheters in die ausgedehnte Engstelle geschoben. Dann wird der Ballon mit röntgensichtbarer Flüssigkeit gefüllt, aufgedehnt und somit der Stent entfaltet. Sobald sich der Stent an die Gefäßwand angelegt hat, wird die Flüssigkeit aus dem Ballon abgelassen und der Ballonkatheter aus dem Gefäß entfernt. Der Stent bleibt als Implantat im Gefäß und stützt die Gefäßwände ab. Das Medikament der Beschichtung verhindert eine erneute Gefäßverengung, in dem es unkontrolliertes Zellwachstum an der Gefäßwand verhindert. Im Vergleich zu reinen Metallstents verlangsamt es allerdings auch den Heilungsprozess etwas. Daher müssen Patient:innen nach der Operation für einen längeren Zeitraum konsequent gerinnungshemmende Medikamente (z.B. ASS und/oder Thrombozytenaggregationshemmer) einnehmen.
Oft reicht es nicht aus, das Gefäß nur mit einem Ballon auszuweiten. Es wird dann in vielen Fällen zur Unterstützung des Gefäßes ein DES-Stent – ein mit Medikamenten beschichtetes Röhrchen aus Metallgeflecht – eingesetzt. Dazu wird der DES-Stent auf einem Ballon verankert und mithilfe eines Ballonkatheters in die ausgedehnte Engstelle geschoben. Dann wird der Ballon mit röntgensichtbarer Flüssigkeit gefüllt, aufgedehnt und somit der Stent entfaltet. Sobald sich der Stent an die Gefäßwand angelegt hat, wird die Flüssigkeit aus dem Ballon abgelassen und der Ballonkatheter aus dem Gefäß entfernt. Der Stent bleibt als Implantat im Gefäß und stützt die Gefäßwände ab. Das Medikament der Beschichtung verhindert eine erneute Gefäßverengung, in dem es unkontrolliertes Zellwachstum an der Gefäßwand verhindert. Im Vergleich zu reinen Metallstents verlangsamt es allerdings auch den Heilungsprozess etwas. Daher müssen Patient:innen nach der Operation für einen längeren Zeitraum konsequent gerinnungshemmende Medikamente (z.B. ASS und/oder Thrombozytenaggregationshemmer) einnehmen.
Wichtig zu wissen: Das Team der behandelnden kardiologischen Praxis wird nach einer gründlichen Anamnese eine individuelle Therapie empfehlen. Sollte bei Ihrem herzkranken Angehörigen ein minimalinvasiver Eingriff oder eine Bypass-Operation anstehen, steht ein Klinikaufenthalt mit mehreren Übernachtungen an.
Bypass-Operation: Eingriff am offenen Herzen
Schwere Blockaden in einem Koronargefäß können eine Bypass-Operation erforderlich machen. Diese wird am offenen Herzen durchgeführt. Bei zu stark verstopften Gefäßen wird für das Blut eine Umleitung (engl. Bypass) geschaffen, um die Verengung zu umgehen. Kleine Venenstücke werden z.B. aus dem Ober- oder Unterschenkel entnommen. Diese Gefäßstücke werden dann vor und hinter die Engstelle auf das Koronargefäß genäht. Wenn möglich, wird auch die innere Brustarterie als Bypass verwendet.
Typ F als Unterstützung in der Rehabilitation: Nach der OP sind Sie eine wichtige Hilfe
Nach einer Operation der koronaren Herzgefäße wird das Pflegepersonal regelmäßig den Blutdruck überwachen und die Herzaktivität mit einem EKG aufzeichnen. Bei einer guten Entwicklung dauert der Klinikaufenthalt meist nur wenige Tage. Und jetzt sind Sie gefragt, denn wenn der/die aus der Klinik entlassene Angehörige wieder daheim ist, können Sie seine/ihre Rehabilitation aktiv unterstützen. Was Sie dafür wissen müssen: Frisch Operierte sollten sich noch nicht überanstrengen und mindestens eine Woche nach dem Eingriff nicht schwer heben. Verschriebene Medikamente müssen konsequent nach Anweisung eingenommen werden. Es ist außerdem wichtig, die Nachsorgetermine einzuhalten und mit dem/der betreuenden Mediziner:in zu besprechen, wann eine aktiver (Arbeits-) Alltag wieder möglich ist.
Tipp: Mit der Hilfe von Familie und Freund:innen ist es für einen Menschen mit einer Herzerkrankung viel leichter, den Lebensstil Schritt für Schritt anzupassen und den Genesungsprozess nach einer Operation zu optimieren. Eine Ernährungsumstellung auf leichte mediterrane Kost, die Teilnahme an einer Herzsportgruppe, gemeinsame moderate Bewegung – schon kleine Veränderungen sind enorm wirksam
Quellen
1 Deutsche Herzstiftung e.V., Symptome der koronaren Herzkrankheit (KHK), Online verfügbar unter https://www.herzstiftung.de/infos-zu-herzerkrankungen/koronare-herzkrankheit/symptome
2 van Nunen LX et al. Fractional flow reserve versus angiography for guidance of PCI in patients with multivessel coronary artery disease (FAME): 5-year follow-up of a randomised controlled trial. Lancet. 2015 Aug 28. doi: 10.1016/S0140-6736(15)00057-4
3 Laxmi S. et al. Acute myocardial infarction in women, A Scientific Statement From the American Heart Association, Volume 133, Issue 9, 1 March 2016; Pages 916-947
4 Hahn A. et al, Ernährung Physiologische Grundlagen, Prävention, Therapie, 2016, Wissenschaftliche Verlagsgesellschaft Stuttgart, 3., völlig neu bearbeitete und erweiterte Auflage, ISBN 978-3-8047-2879-0
5 Böhm M, Schumacher H, Teo K et al. Achieved blood pressure and cardiovascular outcomes in high-risk patients: results from ONTARGET and TRANSCEND trials. Lancet 2017
6 Deutsche Gesellschaft zur Bekämpfung von Fettstoffwechselstörungen und ihren Folgeerkrankungen (DGFF) Lipid Liga e.V., Erhöhte Triglyzeride, Patientenratgeber, 2017
7 Deutsche Herzstiftung e.V.: Cholesterinwerte im Blick behalten – Herzinfarktrisiko senken, online verfügbar unter: https://www.herzstiftung.de/service-und-aktuelles/presse/pressemitteilungen/cholesterinwerte
8 Mach F et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk, Eur Heart J. 2020 Jan 1;41(1):111-188. doi: 10.1093/eurheartj/ehz455. Online verfügbar unter: https://pubmed.ncbi.nlm.nih.gov/31504418/
9 Halle, Martin: Sport erhöht HDL-Cholsterin um bis 10 Prozent, Deutsche Gesellschaft zur Bekämpfung von Fettstoffwechselstörungen und ihren Folgeerkrankungen DGFF
10 Deutsche Herzstiftung e.V.: Übergewicht und Adipositas, online verfügbar unter: https://www.herzstiftung.de/ihre-herzgesundheit/gesund-bleiben/uebergewicht/metabolisches-syndrom
11 World Health Organization. BMI Classification [Internet]. Online verfügbar unter: http://www.euro.who.int/en/health-topics/disease-prevention/nutrition/a-healthy-lifestyle/body-mass-index-bmi
Links, die Sie von den weltweiten Abbott-Websites zu anderen Seiten leiten, unterliegen nicht der Kontrolle durch Abbott und Abbott ist nicht für die Inhalte einer solchen Website oder untergeordnete Links solcher Websites verantwortlich. Abbott stellt diese Links nur als weiterführende Informationen zur Verfügung, und die Einbeziehung eines Links bedeutet nicht, dass Abbott die verlinkte Seite billigt.
Die Website, die Sie angefordert haben, ist vielleicht nicht für Ihre Bildschirmgröße optimiert.