Wenn das Herz aus dem Takt gerät
Herzrhythmusstörungen (Arrhythmien) sind ein Sammelbegriff für Zustände, bei denen die normale Herzschlagfolge gestört ist. Jährlich werden etwa 400 000 Menschen wegen Herzrhythmusstörungen in eine Klinik eingeliefert.1 Das Problem: gerät das Herz nur kurz aus dem Takt, ist dies meist nicht behandlungsbedürftig. Treten jedoch Symptome wie Herzstolpern, Herzrasen, Unruhe, Angst, Schwindel, Übelkeit oder gar Ohnmachtsanfälle auf, können lebensbedrohliche, unbedingt behandlungsbedürftige Arrhythmien vorliegen.
Diagnosemöglichkeiten bei Herzrhythmusstörungen
Die Ursache für eine Herzrhythmusstörung ist in vielen Fällen eine Herzerkrankung oder Bluthochdruck, darum ist eine kardiologische Abklärung wichtig. Doch auch Störungen der Schilddrüsenfunktion, des Mineralstoffhaushaltes (z.B. durch Extremsport, Nierenprobleme), starker Alkohol-, Nikotin- oder Koffeinkonsum können das Herz anregen schneller zu schlagen. All diese Möglichkeiten werden bereits in der Anamnese abgefragt. Die wichtigste Untersuchung zur Diagnostik ist jedoch das EKG bzw. ein Langzeit EKG. Zeigen sich hier Auffälligkeiten wird den Ursachen z.B. auch durch eine Blutuntersuchung, ein Belastungs-EKG, eine Ultraschalluntersuchung des Herzes oder durch andere bildgebende Verfahren auf den Grund gegangen.
Häufige Herzrhythmusstörungen
Bei der Diagnose einer Herzrhythmusstörung unterscheidet die medizinische Fachkraft nach dem lokalen Ursprung. So entsteht das Vorhofflimmern im Vorhof, das Kammerflimmern wiederum in der Herzkammer. Auch die Geschwindigkeit des Herzschlages ist ein Diagnosewerkzeug. Im Folgenden stellen wir Ihnen die drei häufigsten Herzrhythmusstörungen etwas genauer vor.
Vorhofflimmern
Weltweit leiden Millionen von Menschen an Vorhofflimmern, kurz AF (Atrial Fibrillation).2 Während ein normaler Herzrhythmus 60 bis 100 Schläge pro Minute aufweist, schlägt es bei Betroffenen 350 bis 600 Schläge pro Minute. Dazu kommt es, wenn das elektrische System des Herzens, das die Grundlage für die Herzmuskelkontraktionen liefert, die Elektrizität nicht in einem regelmäßigen Muster durch das Herz sendet. Manchmal wird das elektrische Signal blockiert oder durchläuft wiederholt dieselben Wege, wodurch ein „Kurzschluss“ entsteht, der den normalen Herzrhythmus stört.
Betroffene haben einen unregelmäßigen Herzrhythmus. Dieser tritt auf, wenn sich die oberen Kammern des Herzens, die sogenannten Vorhöfe, anhaltend unregelmäßig, meist deutlich beschleunigt zusammenziehen, sie flimmern. Bestimmte Faktoren können Vorhofflimmern begünstigen. Dazu zählen koronare und angeborene Herzkrankheiten, genetische Faktoren sowie Alter und Geschlecht. Aber auch Diabetes, Herzinfarkte, Stress und Rauchen können die Erkrankung auslösen. Darüber hinaus tritt Vorhofflimmern auch bei bis zu 10 Prozent der Patient:innen auf, die sich einer Herzoperation unterziehen.
Wichtig zu wissen: Weil die Atrien sich während des Vorhofflimmerns unruhig und unregelmäßig verhalten, schlägt das Herz nicht effektiv und pumpt das Blut nicht vollständig aus den Vorhöfen: Das verbleibende Blut kann dadurch gerinnen. Diese kleinen Gerinnsel können durch die Blutbahn in das Gehirn wandern, sich in einer Arterie im Gehirn festsetzen und einen Schlaganfall auslösen. Studien zeigen, dass Vorhofflimmern das Risiko eines Schlaganfalls um das Fünffache erhöht.3 Das Risiko für einen Schlaganfall im Zusammenhang mit Vorhofflimmern nimmt mit dem Alter zu. Das tückische an dieser Herzrhythmusstörung: Während das Vorhofflimmern bei einigen Menschen unter anderem zu Herzklopfen, Engegefühlen in der Brust, Atemlosigkeit, Schwindel, Benommenheit, Müdigkeit, Ohnmachten und Angstzuständen führt, haben andere Betroffene keine oder nur kurzweilige Symptome und suchen deshalb nicht den Rat eines/einer Kardiolog.
Tachykardie:
Schlägt das Herz zu schnell, d.h. die Herzfrequenz liegt über 100 Schlägen in der Minute, spricht das medizinische Fachpersonal von einer Tachykardie.4 Sie wird durch fehlerhafte elektrische Signale verursacht, die das Herz auffordern, schnell zu schlagen. Die Signale können sowohl im Vorhof als auch in der unteren Herzkammer auftreten. Tachykardiearten sind das Vorhofflattern, die supraventrikuläre Tachykardie und die ventrikuläre Tachykardie sowie das Vorhofflimmern.
Bradykardie:
Schlägt ein Herz zu langsam, findet man im ärztlichen Befund die Bezeichnung Bradykardie.23 Doch nicht immer beruht die Bradykardie auf einer Erkrankung. Was bei einer Person als abnormal langsamer Herzschlag angesehen wird, gilt bei anderen Menschen vielleicht als normal. Das Alter und die körperliche Verfassung können einen Einfluss darauf haben. So kann bei erwachsenen Athlet:innen die Herzfrequenz unter 60 Schläge pro Minute liegen, was für diese Personengruppe ganz normal ist.
Therapiemöglichkeiten bei Herzrhythmusstörungen
Bei einem Menschen aus Ihrer Familie oder Ihrem Freundeskreis wurde eine Herzrhythmusstörung diagnostiziert und nun möchten Sie mehr über die Behandlungsmöglichkeiten erfahren. Hier gibt es verschiedene Optionen, die je nach Art und Schweregrad der Arrhythmie, auftretender Symptome und Vorerkrankung unterschiedlich sind. Dabei gilt, genau wie bei den meisten anderen Herzerkrankungen die Regel: Je früher erkannt und behandelt, umso besser!
Medikamentöse Therapie
Diverse Studien haben eindeutig belegt, das eine frühzeitige Gabe von blutverdünnenden Medikamenten der Schlaganfallprophylaxe dient.5 Andere Medikamente unterdrücken Herzrhythmusstörungen oder reduzieren die Intensität, Häufigkeit und Dauer der Beschwerden. Grundsätzlich ist zum Beispiel das sogenannten Vorhofflimmern – laut der EAST-Studie eine Therapiestrategie, die ganz frühzeitig nach der Erstdiagnose darauf abzielt, einen gesunden Herzrhythmus dauerhaft wiederherzustellen, für die Patient:innen besonders vorteilhaft.6 Es kam seltener zu Schlaganfällen, kardiovaskulären Todesfällen und Krankenhausaufnahmen.7
Implantation eines Kardioverter-Defibrillators (ICD)
 Der implantierbare Kardioverter-Defibrillator (ICD) gilt als die effektivste Therapieform zur Behandlung lebensbedrohlicher ventrikulärer Tachyarrhythmien3, also wenn das Herz nicht mehr pumpt, sondern nur noch zittert und akute Lebensgefahr besteht. Der Minicomputer erkennt, wenn das Herz gefährlich schnell schlägt, sendet einen lebensrettenden elektrischen Schock und normalisiert auf dieser Weise den Herzrhythmus. Die ICD-Therapie kann also nicht nur die Lebensqualität erhöhen, sondern hat als Primärziel den plötzlichen Herztod zu verhindern.
Der implantierbare Kardioverter-Defibrillator (ICD) gilt als die effektivste Therapieform zur Behandlung lebensbedrohlicher ventrikulärer Tachyarrhythmien3, also wenn das Herz nicht mehr pumpt, sondern nur noch zittert und akute Lebensgefahr besteht. Der Minicomputer erkennt, wenn das Herz gefährlich schnell schlägt, sendet einen lebensrettenden elektrischen Schock und normalisiert auf dieser Weise den Herzrhythmus. Die ICD-Therapie kann also nicht nur die Lebensqualität erhöhen, sondern hat als Primärziel den plötzlichen Herztod zu verhindern.
Implantation eines Herzschrittmachers
 Patient:innen mit einem krankhaft verlangsamten Herzschlag, Schwindelgefühlen oder sogar Ohnmachtsanfällen und einer eingeschränkten körperlichen Leistungsfähigkeit können durch die Implantation eines Herzschrittmachers wieder an Lebensqualität gewinnen. Der Minicomputer erkennt einen zu langsamen, unregelmäßigen oder gar ausbleibenden Herzschlag und sendet dann einen elektrischen Impuls an das Herz, um einen normalen Rhythmus wiederherzustellen.
Patient:innen mit einem krankhaft verlangsamten Herzschlag, Schwindelgefühlen oder sogar Ohnmachtsanfällen und einer eingeschränkten körperlichen Leistungsfähigkeit können durch die Implantation eines Herzschrittmachers wieder an Lebensqualität gewinnen. Der Minicomputer erkennt einen zu langsamen, unregelmäßigen oder gar ausbleibenden Herzschlag und sendet dann einen elektrischen Impuls an das Herz, um einen normalen Rhythmus wiederherzustellen.
Wichtig zu wissen: Die meisten Herzschrittmacher und ICDs haben zwei Komponenten: einen Impulsgenerator (Implantat genannt) und dünne Kabel, die Elektroden. Die Elektroden befinden sich im Herzen und Kommunizieren mit dem Implantat und zeigen auf, ob ein Impuls oder gar ein Schock abgegeben werden muss. Zusätzlich zu diesen beiden Komponenten umfasst die Behandlung ein externes Programmiergerät (Computer), das mit dem Implantat kommuniziert, ihn programmiert oder seine Einstellungen anpasst. Ein Schrittmacher und ICD speichern also auch wichtige Daten, die von der medizinischen Betreuung zur Programmierung des Implantats genutzt werden können, damit Patient:innen die bestmögliche Therapie erhalten. Nicht nur deshalb sind regelmäßige Termine zur Kontrolle in der behandelnden kardiologischen Praxis wichtig.
Interventioneller Verschluss des linken Vorhofohrs bei Vorhofflimmern
 Die primäre Therapie für Menschen mit Vorhofflimmern ist die Gabe von Medikamenten, dennoch kann der Verschluss des linken Vorhofohrs für Menschen mit Vorhofflimmern die Prognose deutlich verbessern. Die Erklärung dahinter: Das linke Vorhofohr ist eine kleine Tasche am Vorhof ist ein normaler Bestandteil der Herzanatomie und verursacht in der Regel keine Probleme. Diese Muskeltasche kann jedoch bei Patient:innen mit Vorhofflimmern eine erhebliche Rolle bei der Bildung von Blutgerinnseln spielen und somit ihr Schlaganfallrisiko erhöhen.8 Diese Gerinnsel können über den Blutkreislauf in das Gehirn gelangen und dort einen Schlaganfall auslösen. Eine mögliche Therapie ist der nichtoperative Verschluss des linken Vorhofohrs mit einem AMPLATZER Amulet™ LAA-Okkluder. Das Implantat wird über einen Katheter über einen kleinen Schnitt in der Leiste im linken Vorhofohr positioniert. Es verschließt das Vorhofohr und kann so die Gerinnselbildung verhindern. Der Okkluder verbleibt dort permanent.
Die primäre Therapie für Menschen mit Vorhofflimmern ist die Gabe von Medikamenten, dennoch kann der Verschluss des linken Vorhofohrs für Menschen mit Vorhofflimmern die Prognose deutlich verbessern. Die Erklärung dahinter: Das linke Vorhofohr ist eine kleine Tasche am Vorhof ist ein normaler Bestandteil der Herzanatomie und verursacht in der Regel keine Probleme. Diese Muskeltasche kann jedoch bei Patient:innen mit Vorhofflimmern eine erhebliche Rolle bei der Bildung von Blutgerinnseln spielen und somit ihr Schlaganfallrisiko erhöhen.8 Diese Gerinnsel können über den Blutkreislauf in das Gehirn gelangen und dort einen Schlaganfall auslösen. Eine mögliche Therapie ist der nichtoperative Verschluss des linken Vorhofohrs mit einem AMPLATZER Amulet™ LAA-Okkluder. Das Implantat wird über einen Katheter über einen kleinen Schnitt in der Leiste im linken Vorhofohr positioniert. Es verschließt das Vorhofohr und kann so die Gerinnselbildung verhindern. Der Okkluder verbleibt dort permanent.
Katheterablation
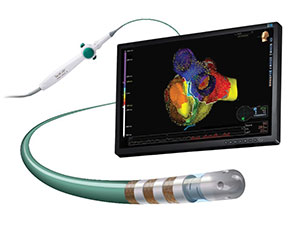 Die Katheterablation, auch kardiale Ablation genannt, zielt darauf ab, unregelmäßige Herzschläge durch die gezielte Vernarbung (Ablation) kleiner Bereiche des Herzgewebes zu korrigieren, die die Arrhythmie bzw. Herzrhythmusstörung verursachen. Bei dem minimalinvasiven Eingriff wird ein dünner Schlauch (Katheter) z.B. über die Vene in der Leiste bis zum Herzen geschoben. Durch diesen Zugang können winzige Geräte den Entstehungsort der Herzrhythmusstörungen aufspüren, bildlich darstellen und im Anschluss z. B. durch Radiofrequenzwellen veröden. Insbesondere bei gelegentlich auftretendem Vorhofflimmern (paroxysmales Vorhofflimmern) haben diese Therapieverfahren eine hohe Erfolgsquote.9
Die Katheterablation, auch kardiale Ablation genannt, zielt darauf ab, unregelmäßige Herzschläge durch die gezielte Vernarbung (Ablation) kleiner Bereiche des Herzgewebes zu korrigieren, die die Arrhythmie bzw. Herzrhythmusstörung verursachen. Bei dem minimalinvasiven Eingriff wird ein dünner Schlauch (Katheter) z.B. über die Vene in der Leiste bis zum Herzen geschoben. Durch diesen Zugang können winzige Geräte den Entstehungsort der Herzrhythmusstörungen aufspüren, bildlich darstellen und im Anschluss z. B. durch Radiofrequenzwellen veröden. Insbesondere bei gelegentlich auftretendem Vorhofflimmern (paroxysmales Vorhofflimmern) haben diese Therapieverfahren eine hohe Erfolgsquote.9
Quellen
1 Deutsche Herzstiftung e.V., Herzrhythmusstörungen: Die Ursachen sind vielfältig, online verfügbar über: https://www.herzstiftung.de/infos-zu-herzerkrankungen/herzrhythmusstoerungen/ursachen
2 Global epidemiology of atrial fibrillation: An increasing epidemic and public health challenge. Int J Stroke. 2021 Feb;16(2):217-221. https://pubmed.ncbi.nlm.nih.gov/31955707/
3 Lloyd-Jones et al. Lifetime Risk for Development of Atrial Fibrillation: The Framingham Heart Study. Circulation. 2004; 110:1042-1046.
4 Abbott Cardiovaskular, Herzrhythmusstörungen verstehen, online verfügbar unter: https://www.cardiovascular.abbott/de/de/patients/conditions/arrhythmias-symptoms-and-diagnosis.html
5[i] Deutsche Gesellschaft für Kardiologie – Herzkreislaufforschung e.V. (DGK), Statement Dr. K.R. Julian Chun, Tagungspräsident der Deutschen Rhythmus Tage, online verfügbar unter: https://dgk.org/daten/statement-jkrchun-pk151020-fin.pdf
6 Willems S et al. Systematic, early rhythm control strategy for atrial fibrillation in patients with or withour symptoms: the EAST-AFNET 4 trial, European Heart Journal (2022) 43, 1219–1230 https://doi.org/10.1093/eurheartj/ehab593
7 Deutsche Gesellschaft für Kardiologie – Herzkreislaufforschung e.V. (DGK), Pocket-Leitlinien: Implantation von Defibrillatoren
8 Onalan, O., & Crystal, E. (2007). Left atrial appendage exclusion for stroke prevention in patients with nonrheumatic atrial fibrillation. Stroke, 38(2), 624-630.
9Deutsche Herzstiftung e.V., Behandlung von Herzrhythmusstörungen, online verfügbar unter https://www.herzstiftung.de/infos-zu-herzerkrankungen/herzrhythmusstoerungen/behandlung-und-therapie
Links, die Sie von den weltweiten Abbott-Websites zu anderen Seiten leiten, unterliegen nicht der Kontrolle durch Abbott und Abbott ist nicht für die Inhalte einer solchen Website oder untergeordnete Links solcher Websites verantwortlich. Abbott stellt diese Links nur als weiterführende Informationen zur Verfügung, und die Einbeziehung eines Links bedeutet nicht, dass Abbott die verlinkte Seite billigt.
Die Website, die Sie angefordert haben, ist vielleicht nicht für Ihre Bildschirmgröße optimiert.